
A Unidade de Terapia Intensiva (UTI) é um local importante para a prestação de serviços de saúde a pacientes em estado crítico. A maioria dos pacientes internados são pessoas com baixa imunidade e suscetíveis a infecções, podendo inclusive ser portadoras de bactérias e vírus nocivos. Se houver muitos tipos de patógenos circulando no ar e em alta concentração, o risco de infecção cruzada é elevado. Portanto, o projeto de uma UTI deve dar grande importância à qualidade do ar interno.
1. Requisitos de qualidade do ar na UTI
(1). Requisitos de qualidade do ar
O ar em uma UTI deve atender a altos padrões de limpeza. Geralmente, exige-se que a concentração de partículas em suspensão (como poeira, microrganismos, etc.) no ar seja controlada dentro de uma determinada faixa para garantir a segurança e a saúde dos pacientes. De acordo com a classificação do tamanho das partículas, como por exemplo, segundo a norma ISO 14644, o nível ISO 5 (partículas de 0,5 μm não devem exceder 35/m³) ou níveis superiores podem ser exigidos em uma UTI.
(2). Modo de fluxo de ar
O sistema de ventilação em UTI deve adotar modos de fluxo de ar apropriados, como fluxo laminar, fluxo descendente, pressão positiva, etc., para controlar e remover poluentes de forma eficaz.
(3). Controle de importação e exportação
A UTI deve possuir passagens de entrada e saída adequadas e estar equipada com portas herméticas ou sistemas de controle de acesso para evitar a entrada ou vazamento de contaminantes.
(4). Medidas de desinfecção
Para equipamentos médicos, camas, pisos e outras superfícies, devem existir medidas de desinfecção correspondentes e planos de desinfecção periódicos para garantir a limpeza do ambiente da UTI.
(5). Controle de temperatura e umidade
A UTI deve ter controle adequado de temperatura e umidade, geralmente exigindo uma temperatura entre 20 e 25 graus Celsius e uma umidade relativa entre 30% e 60%.
(6). Controle de ruído
Devem ser tomadas medidas de controle de ruído na UTI para reduzir a interferência e o impacto do ruído nos pacientes.
2. Pontos-chave do projeto de salas limpas para UTI
(1). Divisão de áreas
A UTI deve ser dividida em diferentes áreas funcionais, como área de terapia intensiva, área cirúrgica, banheiros, etc., para uma gestão e operação organizadas.
(2). Layout do espaço
Planeje o layout do espaço de forma adequada para garantir área de trabalho e corredores suficientes para que a equipe médica possa realizar tratamentos, monitoramento e operações de resgate de emergência.
(3). Sistema de ventilação forçada
Deve ser instalado um sistema de ventilação forçada para fornecer fluxo de ar fresco suficiente e evitar o acúmulo de poluentes.
(4). Configuração de equipamentos médicos
Os equipamentos médicos necessários, como monitores, ventiladores, bombas de infusão, etc., devem ser configurados de acordo com as necessidades reais, e o layout dos equipamentos deve ser racional, fácil de operar e de manter.
(5). Iluminação e segurança
Providencie iluminação adequada, incluindo luz natural e artificial, para garantir que a equipe médica possa realizar observações e tratamentos precisos, e assegure medidas de segurança, como instalações de prevenção de incêndio e sistemas de alarme de emergência.
(6). Controle de infecção
Instale estruturas como banheiros e salas de desinfecção e estabeleça procedimentos operacionais relevantes para controlar eficazmente o risco de transmissão da infecção.
3. Área cirúrgica limpa da UTI
(1). Conteúdo da construção da área operacional limpa
Limpeza de pessoal médico e de enfermagem em áreas de escritório auxiliares, vestiários de pessoal médico e de enfermagem, áreas com potencial de contaminação, salas cirúrgicas com pressão positiva, salas cirúrgicas com pressão negativa, salas auxiliares de áreas cirúrgicas, etc.
(2). Layout limpo da sala de cirurgia
Geralmente, adota-se um modelo de layout de recuperação de contaminação com múltiplos canais em formato de dedo. As áreas limpas e contaminadas da sala cirúrgica são claramente separadas, e pessoas e objetos entram na área da sala cirúrgica por meio de fluxos distintos. A área da sala cirúrgica deve ser organizada de acordo com o princípio de três zonas e dois canais dos hospitais de doenças infecciosas. O pessoal pode ser dividido de acordo com o corredor interno limpo (canal limpo) e o corredor externo contaminado (canal limpo). O corredor interno limpo é uma área semi-contaminada, e o corredor externo contaminado é uma área totalmente contaminada.
(3). Esterilização da área operatória
Pacientes sem problemas respiratórios podem acessar o corredor interno limpo através do vestiário comum e dirigir-se à área cirúrgica com pressão positiva. Pacientes com problemas respiratórios precisam passar pelo corredor externo contaminado para chegar à área cirúrgica com pressão negativa. Pacientes com doenças infecciosas graves são encaminhados para a área cirúrgica com pressão negativa por um corredor especial, onde passam por desinfecção e esterilização ao longo do trajeto.
4. Padrões de purificação da UTI
(1) Nível de limpeza
As salas limpas de fluxo laminar para UTIs geralmente precisam atender à classe de limpeza 100 ou superior. Isso significa que não deve haver mais de 100 partículas de 0,5 mícron por pé cúbico de ar.
(2). Fornecimento de ar com pressão positiva
As salas limpas de fluxo laminar de UTI geralmente mantêm pressão positiva para evitar a entrada de contaminação externa. O fornecimento de ar com pressão positiva garante que o ar limpo flua para fora e impede a entrada de ar externo.
(3). Filtros HEPA
O sistema de tratamento de ar da enfermaria deve ser equipado com filtros HEPA para remover partículas minúsculas e microrganismos. Isso ajuda a fornecer ar limpo.
(4). Ventilação e circulação de ar adequadas
A unidade de terapia intensiva deve possuir um sistema de ventilação adequado para garantir a circulação e exaustão do ar, mantendo assim um fluxo constante de ar limpo.
(5). Isolamento adequado por pressão negativa
Em algumas situações especiais, como no tratamento de pacientes com doenças infecciosas, a unidade de terapia intensiva pode precisar de sistemas de isolamento com pressão negativa para evitar a disseminação de patógenos para o ambiente externo.
(6) Medidas rigorosas de controle de infecção
A unidade de terapia intensiva (UTI) precisa seguir rigorosamente as políticas e os procedimentos de controle de infecção, incluindo o uso correto de equipamentos de proteção individual, a desinfecção regular de equipamentos e superfícies e a higiene das mãos.
(7) Equipamentos e instalações adequados
A unidade de terapia intensiva (UTI) precisa fornecer equipamentos e instalações adequadas, incluindo diversos instrumentos de monitoramento, suprimento de oxigênio, postos de enfermagem, equipamentos de desinfecção, etc., para garantir monitoramento e cuidados de alta qualidade aos pacientes.
(8). Manutenção e limpeza regulares
Os equipamentos e instalações da unidade de terapia intensiva precisam de manutenção e limpeza regulares para garantir seu funcionamento normal e higiene.
(9). Formação e educação
A equipe médica da enfermaria precisa receber treinamento e capacitação adequados para compreender as medidas de controle de infecção e os procedimentos operacionais, a fim de garantir um ambiente de trabalho seguro e higiênico.
5. Normas de construção de UTI
(1). Localização geográfica
A UTI deve ter uma localização geográfica específica e estar situada em uma área que facilite a transferência, o exame e o tratamento dos pacientes, levando em consideração os seguintes fatores: proximidade às principais enfermarias, salas de cirurgia, departamentos de imagem, laboratórios e bancos de sangue, etc. Quando a proximidade horizontal não for fisicamente possível, a proximidade vertical, tanto em andares superiores quanto inferiores, também deve ser considerada.
(2). Purificação do ar
A UTI deve ter boa ventilação e iluminação. O ideal é que esteja equipada com um sistema de purificação de ar com fluxo de ar de cima para baixo, capaz de controlar independentemente a temperatura e a umidade do ambiente. O nível de purificação geralmente é de 100.000. O sistema de ar condicionado de cada quarto deve ser controlado individualmente. Deve haver também lavatórios com acionamento por indução e dispositivos de desinfecção das mãos.
(3). Requisitos de projeto
Os requisitos de projeto da UTI devem proporcionar condições de observação adequadas para a equipe médica e canais para contato com os pacientes o mais rápido possível, quando necessário. A UTI deve ter um fluxo médico racional, incluindo o fluxo de pessoal e a logística, preferencialmente por meio de diferentes entradas e saídas para minimizar interferências e infecções cruzadas.
(4). Decoração de edifícios
A decoração dos edifícios das unidades de terapia intensiva deve seguir os princípios gerais de não geração e acúmulo de poeira, resistência à corrosão, à umidade e ao mofo, propriedades antiestáticas, facilidade de limpeza e requisitos de proteção contra incêndio.
(5). Sistema de comunicação
A UTI deve estabelecer um sistema de comunicação completo, um sistema de gerenciamento de rede e informações clínicas, um sistema de transmissão e um sistema de intercomunicação.
(6) . Layout geral
O layout geral da UTI deve tornar a área médica, onde os leitos são colocados, a área dos quartos auxiliares médicos, a área de tratamento de esgoto e a área dos quartos auxiliares de moradia da equipe médica relativamente independentes, para reduzir a interferência mútua e facilitar o controle de infecções.
(7) . Configuração da enfermaria
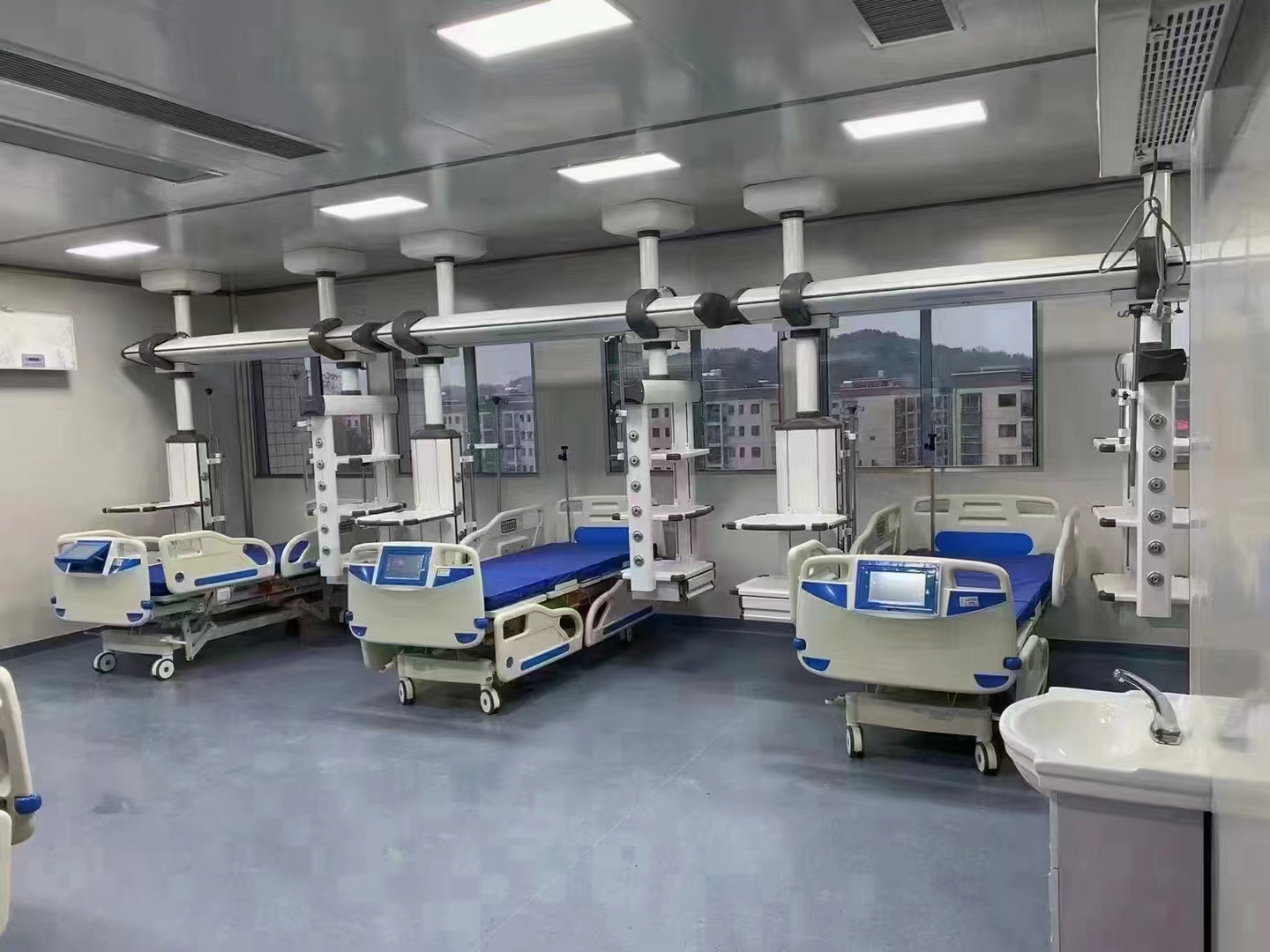
A distância entre leitos disponíveis na UTI não deve ser inferior a 2,8 m; cada UTI deve possuir pelo menos uma enfermaria individual com área mínima de 18 m². A instalação de enfermarias de isolamento com pressão positiva e negativa em cada UTI pode ser determinada de acordo com a especialidade do paciente e as exigências da administração hospitalar. Geralmente, são instaladas de 1 a 2 enfermarias de isolamento com pressão negativa. Caso haja recursos humanos e financeiros suficientes, pode-se projetar mais quartos individuais ou enfermarias com divisórias.
(8) . Salas auxiliares básicas
As dependências básicas de uma UTI incluem consultório médico, sala da direção, sala de descanso para a equipe, posto de trabalho central, sala de tratamento, sala de dispensação de medicamentos, sala de instrumentos, vestiário, sala de limpeza, sala de tratamento de resíduos, sala de plantão, banheiros, etc. UTIs com condições específicas podem ser equipadas com outras dependências, como salas de demonstração, salas de recepção para familiares, laboratórios, salas de preparação de alimentos, etc.
(9) . Controle de ruído
Além do sinal de chamada do paciente e do alarme sonoro do monitor, o ruído na UTI deve ser reduzido ao mínimo possível. O piso, as paredes e o teto devem utilizar materiais de construção com bom isolamento acústico, sempre que possível.
Data da publicação: 20 de junho de 2025

